Hace ya 24 siglos que Hipócrates, el conocido como padre de la Medicina, pronunció el aforismo de “A grandes males, grandes remedios”, y hoy, en 2020, no podríamos estar más de acuerdo.
La urgencia de la situación sanitaria causada por la irrupción del SARS-CoV-2 en nuestras vidas, sin precedentes en el mundo moderno, ha acelerado los procesos de investigación y ha centrado todos (o casi todos) los esfuerzos científico-técnicos de los últimos meses en el desarrollo de una vacuna para la famosa COVID-19 de un modo inaudito.
En diciembre de 2020, casi un año después del origen de toda esta crisis, parece que vemos la luz al final del túnel y las noticias sobre la llegada de una vacuna segura y efectiva han dejado de ser un anhelo socio-sanitario para ser una realidad con la que empezar los informativos día sí y día también.
Pero ¿cómo están hechas estas vacunas en las que tantas esperanzas hemos depositado?
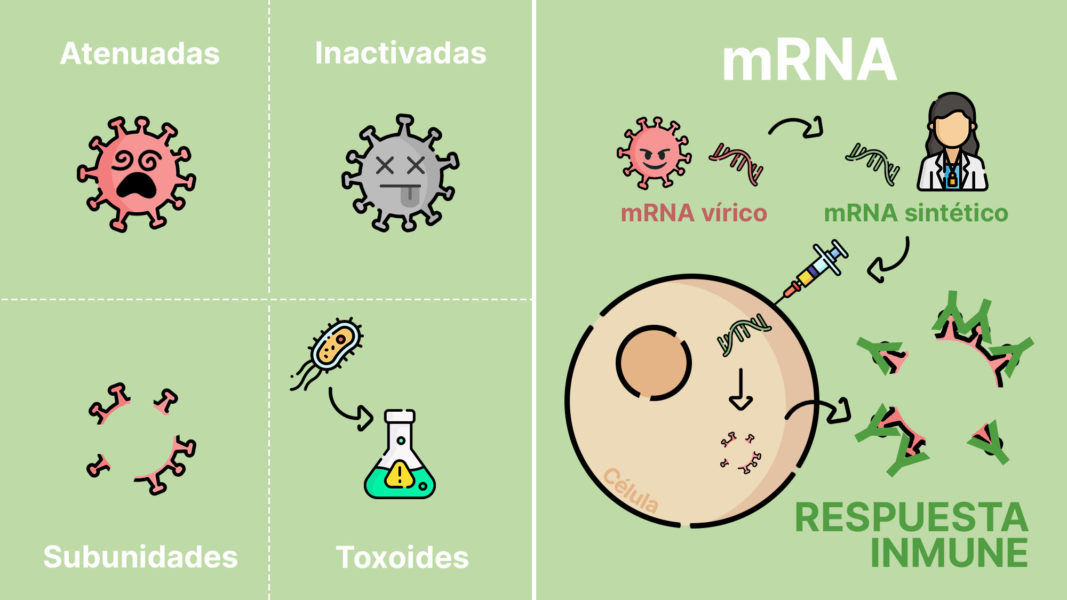
Vacunas para la COVID-19: un nuevo método
Todo lo que envuelve a esta pandemia es nuevo, la situación, la crisis e incluso la normalidad, de manera que las vacunas no podrían ser menos. Y es que, actualmente, las dos principales apuestas del mercado (las vacunas de Pfeizer-BioNTech y Moderna) contienen un componente nunca antes utilizado en este campo: el ARN mensajero (o mRNA en su versión inglesa).
Los virus se aprovechan del trabajo de su propio huésped para formarse, y con este tipo de vacunas le hemos dado la vuelta a la tortilla. Me explico: cuando un virus infecta una célula, envía un molde a la maquinaria celular (en forma de mRNA) para que ésta construya las proteínas que el virus necesita para poder infectar más células. Es decir, como una especie de Caballo de Troya, pero en versión reducida. Muy reducida.
Las vacunas de mRNA, imitando los mecanismos de los virus, explotan la maquinaria celular del huésped para producir proteínas virales, que generarán inmunidad.
Así, en las vacunas que ya se han empezado a administrar, se ha conseguido introducir un mRNA sintético que simula el del virus y que al entrar en nuestras células provocará la creación de algunas de esas proteínas víricas. Al reconocerlas como externas (y por tanto como una amenaza), nuestro cuerpo reaccionará y generará inmunidad, pero sin que estas proteínas puedan llegar a causar la enfermedad porque se encuentran aisladas, es decir, sin ningún virus que las pueda utilizar.
Por tanto, al exponer nuestro cuerpo a las proteínas víricas estaremos generando una respuesta inmunitaria preventiva (como si fuera un simulacro), que nos protegería frente a una futura e hipotética entrada del virus en nuestro cuerpo. Así, en el caso de que el virus llegara a entrar, aunque lo estaría haciendo por primera vez, los carteles de “Se busca” ya estarían colgados tiempo atrás.
Aprendiendo a pescar patógenos
¿Quién no ha oído alguna vez aquello de “dale un pescado a alguien y comerá un día; enséñale a pescar y lo hará toda la vida”? Pues bien, si hacemos un paralelismo con nuestro organismo, un medicamento que nos protege de manera puntual sería el pescado que nos quita el hambre una vez, mientras que las vacunas vendrían a ser el aprendizaje de la pesca.
Así, aunque el método del ARN mensajero sea novedoso por el cebo utilizado (siguiendo con la comparación), el tipo de inmunidad que genera es el mismo que los modelos de vacunas más tradicionales, ya que todas se basan en el mismo concepto: preparar a nuestro cuerpo para que reconozca un patógeno y lo ataque cuando entre.
Los otros tipos de vacunas tradicionalmente usados son:
- Atenuadas: utilizan una forma viva pero debilitada del patógeno que causa la enfermedad. La respuesta inmunitaria que generan es muy efectiva, puesto que la infección es muy similar a la natural.
Sarampión, paperas o rubéola.
- Inactivadas: utilizan una forma muerta del patógeno. Como consecuencia, la respuesta inmune que generan es menos duradera que con las formas vivas, pero son más seguras.
Hepatitis A, gripe
- De subunidades: se introducen partes del patógeno, como proteínas o azúcares específicos. La respuesta puede no ser tan eficiente como en las anteriores.
Hepatitis B, Virus del Papiloma Humano
- Toxoide: incluyen toxinas, de manera que inmunizan contra los efectos de esta, no contra la entrada del patógeno. Son un tipo de vacunas que solo se aplican a enfermedades causadas por toxinas, y por tanto, no aplicable en la situación COVID-19.
Difteria, tétanos
¿Y por qué de mRNA entonces?
Ahora que ya sabemos las diferencias (y las similitudes) entre las distintas vacunas, ¿cuáles son los aspectos a favor y en contra de utilizar vacunas de mRNA respecto a las más tradicionales ante el SARS-CoV-2?
Los aspectos negativos de estas vacunas no guardan relación con la rapidez con la que se han logrado desarrollar, ni con su seguridad, ya que han seguido todos los protocolos habituales. Sin embargo, cabe destacar dos puntos débiles:
- La incertidumbre de lo nuevo (al cuadrado): Además de ser las primeras vacunas de mRNA, hay que sumarle que hacemos frente a un virus que no acabamos de dominar. Así, puede que estas vacunas no nos brinden una protección tan duradera o efectiva como otras más establecidas contra patógenos más conocidos y con métodos más contrastados. Aún así, los resultados de Pfizer y Moderna muestran efectividades de más del 90%: unos resultados totalmente esperanzadores.
- Dificultad de mantenimiento: Para evitar que el mRNA sea degradado por enzimas, es determinante mantener el contenido de las vacunas a bajas temperaturas. Además, para facilitar el transporte hasta el interior de la célula, el mRNA tiene que estar recubierto por unas nanopartículas lipídicas (es decir, de grasa) que son mucho más estables cuanto más sólidas y frías estén, como la mantequilla en la nevera.
En cuanto a los aspectos positivos, están fundamentalmente relacionados con la logística del abastecimiento de la población:
- Facilidad de producción: conseguir el mRNA es más simple que la producción de las propias proteínas del virus o que las variantes atenuadas o inactivadas de los patógenos, de manera que se facilitaría el proceso de producción. Además, dado que el método aprovecha los propios mecanismos de nuestras células para generar las proteínas víricas, se acorta el tiempo del proceso de creación de las vacunas, que serán, por tanto, más rápidamente distribuibles a gran escala.
- Respuesta más potente: por sus características biológicas, el mRNA desencadena una respuesta inmune más fuerte y compleja que otros tipos de vacunas, activando todo el sistema inmune sin necesidad de añadir otros componentes a las vacunas, como se hace normalmente en los otros tipos.
- Seguridad: al no introducir el virus en ninguna de sus formas (ni atenuada ni inactivada), no habría posibilidad de desarrollar la COVID-19 a causa de la vacuna.
Luz al final del túnel
Recuperando la idea de Hipócrates, una situación tan crítica como la que estamos viviendo ha llevado al límite a la comunidad científica, que ha hecho una carrera a contrarreloj para encontrar una vacuna.
Ahora que parece que ya la tenemos, la rapidez con la que se ha conseguido parece generar dudas en mucha gente pero, ¿qué pasaría si en una maratón solo corrieran dos personas? La respuesta es sencilla, y es que, posiblemente, ninguna llegara al final, porque hacerlo no es nada fácil. Sin embargo, si se ponen miles de corredores y corredoras en la pista, las probabilidades de que alguien alcance la meta serán mucho mayores. En este caso ha ocurrido lo mismo, y la inyección de dinero, esfuerzo e interés por parte de empresas, gobiernos e instituciones ha permitido hacer lo impensable, que no lo imposible.
Durante meses la sociedad ha estado exigiendo medidas para hacer frente a esta crisis sanitaria y parece que al fin están llegando algunas soluciones en forma de vacunas. Ahora es el momento de responder, de manera colectiva y sobre todo individual, depositando la confianza que la comunidad científica merece. Es el momento de agradecer el esfuerzo y no solo con aplausos. Es el momento de continuar con las medidas de precaución y, cuando nos toque, vacunarnos.





Me ha encantado el artículo. Muy bien explicado y entendible para los que no nos movemos con palabras técnicas.
Muy bien explicado. El apoyo a los científicos y el hacer caso de sus recomendaciones es lo más sensato e inteligente que podemos hacer.
Gracias Mario. Genial.
Gracias por el artículo Mario. Lo he trabajado en clase con los alumnos de 2º de Bachiller. Han agradecido la claridad del contenido. Además, siempre les motiva saber que hace poco estabas tú sentado donde ahora están ellos.
¿Que riesgos pueden generarse al usar «el ARN mensajero (o mRNA en su versión inglesa)» o que consecuencias negativas puede tener para el organismo su empleo, ya sea a corto o a largo plazo?.
De inmunidad, nada. Las vacunas (varias, todas diferentes y con formulas secretas) no evitan ni que te contagies, ni que contagies a otros. Y tienen efectos secundarios desconocidos. No sabemos a ciencia cierta que es lo que estamos dejando que nos inyecten en nuestro cuerpo, a nivel de cambios de acidos ribonucleicos. Las vacunas no han seguido ninguno de los protocolos de seguridad establecidos hasta el momento, y los efectos secundarios adversos son al dia de hoy, desconocidos. Ya se han producido muertes relacionadas no al virus, sino a la vacuna, pero aun asi lo consideran «un riesgo que vale la pena correr».
Los microorganismos patogenos o no, siempre han estado al lado de los otros seres del universo, el ser humano ha desafiado el universo con sus practicas dañinas, pero en este vienen las respuestas a ese daño y el hombre al recibirlas no las acepta y la reaccion es la enfermedad. De esta tenemos que aprender y uno de los mensajes es no contaminar mas nuestro planeta.