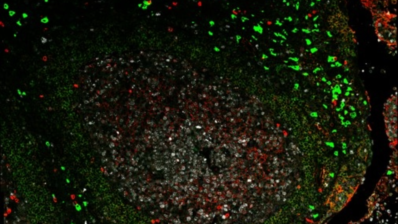
Nuestro propio sistema inmunitario puede ser el mejor aliado en el tratamiento contra el cáncer, y esto es algo que la comunidad científica sabe y lleva estudiando desde hace tiempo. Una terapia biológica que estimula las defensas naturales del cuerpo a fin de detener o retrasar el crecimiento de las células cancerosas, incluso destruirlas. Este es el gran potencial de la inmunoterapia y, dada su importancia, el Instituto Hospital del Mar de Investigaciones Médicas (IMIM) celebró el pasado 30 de octubre la 3a edición del curso Optimizing Immunotherapy: New Approaches, Biomarkers, Sequences and Combinations en el Auditorio del Parque de Investigación Biomédica de Barcelona (PRBB).
La inmunoterapia estimula las defensas naturales del cuerpo a fin de detener o retrasar el crecimiento de las células cancerosas, incluso destruirlas.
Varios investigadores e investigadoras expertos en el tema compartieron sus últimos estudios en este encuentro anual. Entre ellos estaban el oncólogo e investigador clínico en el Hospital Vall de Hebrón, Guillem Argilés, y la investigadora ICREA líder del grupo de Genómica Biomédica del Instituto de Investigación Biomédica de Barcelona (IRB), Núria López-Bigas.
Si bien Argilés habló de la influencia del microbioma humano, es decir, el material genético de nuestra microbiota, sobre nuestro sistema inmune, López-Bigas se centró en la utilidad del análisis de datos genómicos a la hora de aplicar inmunoterapias.
El microbioma como predictor de beneficio y toxicidad
Nuestro microbioma lo conforman diferentes tipos de microorganismos: desde bacterias hasta protozoos. Si nos centramos en el microbioma bacteriano, concretamente en el intestinal, podemos confirmar que no solo interviene en enfermedades locales del colon, sino que también puede influir en la aparición de ciertas enfermedades sistémicas, mentales y cerebrales. Esta relación de la microbiota con algunas enfermedades sería consecuencia, en parte, de las secreciones intestinales, las cuales podrían afectar a nuestra homeostasis hormonal, incluso a nivel cerebral. Y es que, tal y como explicó Argilés en su ponencia, «casi el 80% de nuestro sistema inmune se localiza a nivel intestinal, de modo que existe una estrecha relación entre nuestra microbiota y el sistema de defensa natural del cuerpo. Consecuentemente, las respuestas inmunes locales inducidas a nivel intestinal pueden acabar propagándose a nivel sistémico».
Para entender mejor esta relación, Argilés explica que, mediante ratones tratados con inmunoterapia y a los que previamente se les administró antibióticos, observaron los siguientes resultados:
- El tratamiento antibacteriano y, por tanto, la eliminación de ciertas bacterias, disminuye considerablemente la respuesta inmune inducida mediante inmunoterapia.
- Es la riqueza de nuestra microbiota intestinal la que facilita realmente la respuesta antitumoral, es decir, la respuesta inmune.
Sin embargo, al sobreestimular el sistema inmunitario, la toxicidad aparece como un efecto colateral de modo que los pacientes de cáncer con mayor respuesta inmune y, por tanto, los que obtienen mejores resultados al aplicarles inmunoterapia, son también los que sufren mayor toxicidad.
Casi el 80% de nuestro sistema inmune se localiza a nivel intestinal, de modo que existe una estrecha relación entre nuestra microbiota y el sistema de defensa natural del cuerpo.
Paralelamente, se ha observado que modificar la microbiota de los pacientes puede ayudar a obtener mejores resultados ante el tratamiento con inmunoterapia. No obstante, se ha demostrado que la administración de probióticos no es la solución. De hecho, tomar probióticos es altamente negativo en el caso de pacientes de cáncer sometidos a inmunoterapia, pues en parte de ellos se induce una respuesta reactiva basada en una inflamación local a nivel del epitelio intestinal que elimina dichos probióticos.
Así pues:
- Una microbiota sana favorece un cuerpo sano.
- Las respuestas inmunes anti-microbiota ayudan a mantener una activación basal de nuestro sistema inmune que, a su vez, ayuda a promover la eficacia de la inmunoterapia.
- La manipulación de la microbiota a través de la administración de probióticos no favorece la mejoría de los pacientes.
Cómo analizar los datos genómicos en la aplicación de la inmunoterapia
La exposición a determinados agentes externos nos lleva a acumular mutaciones somáticas. Sin embargo, gracias a las vías de reparación celular, nuestro organismo puede revertir la gran mayoría de estos errores genéticos. Los que no llegan a repararse se convierten en mutaciones y, según el factor externo que las haya inducido (exposición a rayos UV, tabaco, errores de replicación del ADN…), se pueden clasificar dentro de una firma mutacional u otra. Las firmas mutacionales del cáncer son los procesos de mutación que ocurren en nuestro material genético siguiendo un patrón determinado.
López-Bigas explicó en su charla que el objetivo de su último estudio es entender cuál es la firma mutacional de la quimioterapia, pues se sabe que esta técnica terapéutica usada en el tratamiento del cáncer induce efectos negativos a largo plazo, entre los cuales encontramos las neoplasias secundarias. Estos efectos, pues, se asocian a las mutaciones que los pacientes de cáncer tratados con quimioterapia acumulan en su organismo.
La quimioterapia provoca 100 veces más mutaciones por mes que el proceso de envejecimiento natural de las personas
Así pues, el objetivo final del estudio de la investigadora ICREA es identificar y cuantificar las firmas mutacionales inducidas por la quimioterapia. Para ello, ella y su equipo han estudiado pacientes que, al cabo de 2 o 3 años de recibir el tratamiento de quimioterapia, acabaron desarrollando metástasis. La ventaja de trabajar con este tipo de individuos es que, debido a que la quimioterapia induce mutaciones distintas en cada célula afectada — y se necesitaría llevar a cabo una secuenciación de células individual para poder estudiarlas —, la expansión clonal de las metástasis facilita el análisis de las firmas mutacionales.
Al finalizar el estudio se vio que muchas de estas firmas mutacionales no se asociaban a la quimioterapia. Sin embargo, sí se relacionaron algunos patrones mutacionales con ciertos tratamientos contra el cáncer, tales como la capecitabina.
Se comprobó también que las mutaciones relacionadas con el tratamiento eran de aparición tardía en el tiempo (en comparación a las relacionadas con fumar, por ejemplo) y subclonales (es decir, mutaciones que aparecen en una parte de las células del organismo y derivadas de otras mutaciones), tal y como se esperaba.
La combinación de la inmunoterapia con otros tratamientos: el tema estrella de la jornada
La novedad del encuentro de este año 2019 fue, según Joaquim Bellmunt, la combinación de inmunoterapia con otros tratamientos, tales como la quimioterapia, en diferentes tipos de cáncer que no se contemplaban hasta el momento. «De hecho, Hans Hammers, uno de los ponentes, ha desarrollado uno de los últimos avances en cáncer de riñón», concluye el ex-director del IMIM.